Spis treści
Opis
Perlak jest guzem o charakterze niezłośliwym rozwijającym się najczęściej w uchu środkowym. Perlaki mogą być wrodzone i nabyte a patogeneza tych dwóch odmian jest zupełnie inna. Stanowią one masy naskórka, które wydzielają enzymy, rosną wolno i często podstępnie. Początkowo nie powodują dolegliwości. Rozrastając się powodują zniszczenie błony bębenkowej a później kosteczek słuchowych i w końcu kości skroniowej.
Objawy zależą od zniszczeń poszczególnych struktur i obejmują wycieki z ucha oraz niedosłuch. Mogą powodować też niedowłady i porażenia nerwu twarzowego, zawroty głowy z wypadnięciem funkcji błędnika, zapalenie opon mózgowo – rdzeniowych, ropnie mózgu płata skroniowego i móżdżku. Te powikłania zdarzają się nawet w dobie wszechobecnej antybiotykoterapii. Perlaki zwykle rosną wolno, natomiast należy zauważyć, że w porównaniu z dorosłymi, u dzieci przebieg ich jest bardziej agresywny i częściej powoduje poważne powikłania.
Więcej o perlakach przeczytasz na
Przypadek I
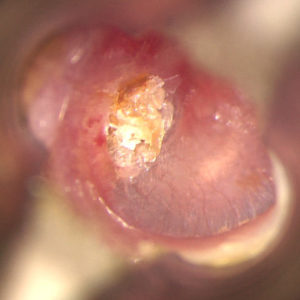
Na zdjęciu poniżej widoczny jest perlak ucha środkowego. Ucho prawe, 14 – letnie dziecko. Jest to obraz, który może być mylony z obecnością woskowiny na błonie bębenkowej. Białawo – żółta masa zlokalizowana jest w tylnych kwadrantach, czyli w okolicy nad kosteczkami słuchowymi. Perlak ten wpukla się do jamy bębenkowej. Z przodu widoczna jest rękojeść młoteczka, w zasadzie pozostała część błony bębenkowej jest niezmieniona, co dodatkowo utrudniało rozpoznanie. Perlak o takim umiejscowieniu zniszczył już częściowo kosteczki słuchowe w tym odnogę długą kowadełka, był jednak ograniczony tylko do jamy bębenkowej nie wchodząc do jamy wyrostka sutkowatego (ryc. 1 i 1a).
Objawy perlaka były nieobecne, nie było ani wycieków ani niedosłuchu. Słuch był w granicach normy ponieważ perlak sam przewodził dźwięki. Podejrzenie perlaka o takim umiejscowieniu i rozległości jest często przypadkowe badając dziecko przy użyciu otoskopu.
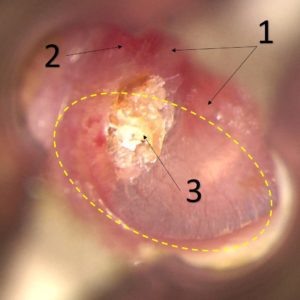
- młoteczek
- epitympanum
- perlak
- linia przerywana – tylne kwadranty błony bębenkowej (przednie niewidoczne na zdjęciu)
- Leczenie perlaka jest wyłącznie operacyjne. Podejrzewając to schorzenie należy skierować dziecko do specjalistycznego ośrodka wykonującego operacje u dzieci.
- W tym przypadku operacja została wykonana wyłącznie z dojścia przez przewód słuchowy zewnętrzny.
- Zakres interwencji chirurgicznej obejmował usunięcie perlaka, myringoplastykę czyli rekonstrukcję błony bębenkowej za pomocą ochrzęstnej pobranej ze skrawka ucha oraz ossikuloplastykę.
- Kosteczki słuchowe zostały odbudowane (interpozycja kowadełka na główce strzemiączka), ponieważ odnoga długa kowadełka została zniszczona przez perlaka.
- Rokowanie jest dobre ponieważ schorzenie zostało rozpoznane jeszcze w dość wczesnym stadium.
- Ponieważ etiologia wiązała się z przewlekłym wysiękowym zapaleniem ucha, zastosowano również założenie drenu wentylacyjnego w celu wyrównania ciśnień w uchu środkowym oraz adenotonsillotomię.
- Zwykle wymagana jest operacja sprawdzająca tzw. second – look za 6 miesięcy od pierwotnej operacji.
Przypadek II
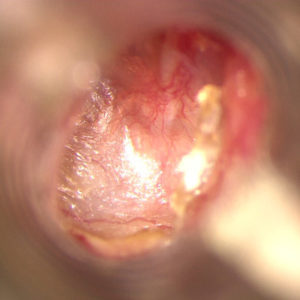
Na zdjęciu poniżej widoczny jest obraz wczesnego stadium perlaka. Lewe ucho, 10 – letnie dziecko z rozszczepem podniebienia. W jamie bębenkowej znajduje się charakterystyczny bursztynowy płyn wysiękowy widoczny w przednich kwadrantach. Błona bębenkowa jest zniszczona i znacznie wciągnięta w tylnych kwadrantach, gdzie widoczne są masy naskórka wrastające do zachyłka nerwu twarzowego. W tylnych kwadrantach błona bębenkowa wciąga się tak silnie, że nie widać jej brzegu, jest to tzw. niekontrolowana kieszonka, będąca de facto początkowym stadium perlaka. Obraz taki jest charakterystyczny dla długo trwającego i nieleczonego zapalenia ucha środkowego. Często spotyka się również u dzieci z rozszczepem podniebienia miękkiego i twardego (ryc. 2 i 2a).
Objawy obejmują przede wszystkim zauważalny niedosłuch, uczucie przytykania i przelewania w uchu. W trakcie towarzyszących infekcji mogą być stany podgorączkowe i nasilenie dolegliwości. Często jednak, nawet w stanach z dużym zniszczeniem błony bębenkowej początkowo przebieg może być bezobjawowy. Dłużej trwające przewlekłe zapalenie prowadzi do powstania perlaka i powikłań związanych z jego obecnością. Takie przewlekłe zapalenie ucha środkowego z destrukcją błony bębenkowej i perlakiem może być związane z przewlekłą niedrożnością trąbki słuchowej w wyniku przerostu tkanki chłonnej nosogardła lub wskutek rozszczepu podniebienia.
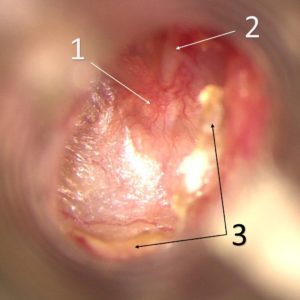
- pępek błony bębenkowej
- rękojeść młoteczka
- masy naskórka w tylnych kwadrantach wnikającego do zachyłka nerwu twarzowego
- Leczenie perlaka jest wyłącznie operacyjne. Podejrzewając to schorzenie należy skierować dziecko do specjalistycznego ośrodka wykonującego operacje u dzieci.
- W tym przypadku operacja została wykonana z dojścia zarówno przez przewód słuchowy zewnętrzny oraz poprzez antromastoidektomię i tympanotomię tylną czyli dostęp do ucha środkowego przez zachyłek nerwu twarzowego.
- Usunięto wrastający naskórek do zachyłka nerwu twarzowego, błonę bębenkową odbudowano za pomocą przeszczepu z powięzi mięśnia skroniowego.
- Nie wykonywano ossikuloplastyki, ponieważ łańcuch kosteczek był zachowany i funkcjonujący.
- Założono również dren wentylacyjny celem wyrównania ciśnień w uchu środkowym.
- Zwykle wymagana jest operacja sprawdzająca tzw. second – look za 6 miesięcy od pierwotnej operacji.
- Należy zauważyć, że objawy w tym przypadku były nieznaczne natomiast zakres interwencji chirurgicznej bardzo rozległy obejmujący otwarcie komórek wyrostka sutkowego oraz zachyłka nerwu twarzowego.
Przypadek III
Na zdjęciu poniżej widoczna jest destrukcja bocznej ściany attyki (góra) z wytworzeniem dużej niekontrolowanej kieszonki. Ucho lewe, 13 – letnie dziecko. Naskórek opłaszcza szyjkę i główkę młoteczka. W górnej części perforacji widoczne są złogi naskórka, który wpukla się w kierunku wyrostka sutkowatego tworząc perlaka. Wyrostek boczny młoteczka jest widoczny. Refleks świetlny odbija się od główki młoteczka. U dołu widoczny jest fragment części napiętej błony bębenkowej, która jest wciągnięta a w jamie bębenkowej znajduje się płyn wysiękowy. Łańcuch kosteczek był nienaruszony. Jest to obraz późnego stadium, nieleczonego przewlekłego zapalenia ucha środkowego z powikłaniem w postaci perlaka kości skroniowej (ryc. 3).
Objawy obejmują przede wszystkim postępujący niedosłuch oraz uczucie przytykania i przelewania w uchu. Często jednak, nawet w stanach z dużym zniszczeniem błony bębenkowej początkowo przebieg może być bezobjawowy. W trakcie towarzyszących infekcji mogą być stany podgorączkowe i nasilenie dolegliwości. Takie przewlekłe zapalenie ucha środkowego z destrukcją kości skroniowej i perlakiem trwało nieleczone kilka lat. Było związane z przewlekłą niedrożnością trąbki słuchowej w wyniku nieprawidłowości budowy nosogardła u dziecka z wadą twarzoczaszki.


- rękojeść młoteczka
- wyrostek krótki młoteczka
- główka młoteczka (normalnie niewidoczna)
- wrastający naskórek tworzący perlaka
- część napięta błony bębenkowej, która jest wciągnięta, z płynem wysiękowym
- Leczenie perlaka jest wyłącznie operacyjne. Podejrzewając to schorzenie należy skierować dziecko do specjalistycznego ośrodka wykonującego operacje u dzieci.
- W tym przypadku operacja została wykonana z dojścia zarówno przez przewód słuchowy zewnętrzny oraz poprzez antromastoidektomię i tympanotomię tylną czyli dostęp do ucha środkowego przez zachyłek nerwu twarzowego.
- Usunięto kieszonkę retrakcyjną oraz wrastający naskórek, oczyszczono łańcuch kosteczek a zwłaszcza główkę młoteczka i trzon kowadełka z naskórka i perlaka, błonę bębenkową odbudowano za pomocą przeszczepu z powięzi mięśnia skroniowego i okostnej.
- Nie wykonywano ossikuloplastyki, ponieważ łańcuch kosteczek był zachowany i funkcjonujący.
- Założono również dren wentylacyjny celem wyrównania ciśnień w uchu środkowym.
- Przeprowadzono operację sprawdzającą tzw. second – look po 6 miesiącach od pierwotnej operacji.
